Ante una lesión del labrum de cadera, la pregunta fundamental es: ¿operar o no? La respuesta, lejos de ser categórica, se basa principalmente en dos criterios clínicos: el fracaso de un tratamiento conservador bien ejecutado y la existencia de una causa mecánica subyacente que pueda ser corregida quirúrgicamente. No existe una solución única; la decisión correcta se personaliza para cada paciente, fundamentada en un análisis exhaustivo de los síntomas, los hallazgos en pruebas de imagen y, de manera crucial, los objetivos funcionales y de vida del individuo.
Qué es una lesión del labrum y por qué la decisión es tan compleja
Para comprender el dilema, es esencial definir la estructura afectada. Una lesión del labrum acetabular es un daño en el anillo de fibrocartílago que rodea la cavidad articular de la cadera (acetábulo). Este tejido cumple funciones biomecánicas vitales: aumenta la profundidad de la cavidad para mejorar la estabilidad, contribuye a la distribución del líquido sinovial que lubrica la articulación y actúa como un sello que mantiene la presión intraarticular.
Cuando este sello se desgarra o daña, la biomecánica de la cadera se altera. Clínicamente, esto suele manifestarse como dolor, chasquidos, sensación de bloqueo y una limitación significativa de la movilidad que puede interferir con actividades cotidianas como caminar o sentarse.
Además, estas lesiones raramente ocurren de forma aislada. Con frecuencia, están asociadas a una condición anatómica de base conocida como choque femoroacetabular (CFA). El CFA es una alteración morfológica del fémur o del acetábulo que provoca un contacto anormal entre las estructuras óseas durante el movimiento, generando un pinzamiento y un daño progresivo sobre el labrum.
El dilema: tratamiento conservador frente a cirugía
Una vez diagnosticada la lesión labral, tanto el paciente como el especialista se enfrentan a una decisión terapéutica. ¿Será suficiente un enfoque conservador para controlar los síntomas o es necesaria una intervención quirúrgica para abordar la causa raíz? La respuesta no es sencilla y exige una ponderación de múltiples factores.
La decisión de operar o no el labrum es un equilibrio entre dos estrategias, cada una con sus propias indicaciones y expectativas.
| Criterio Clave | Tratamiento Conservador | Cirugía Artroscópica |
|---|---|---|
| Objetivo Principal | Aliviar los síntomas, mejorar la función y fortalecer la musculatura para estabilizar la cadera. | Reparar el labrum dañado y corregir la causa mecánica subyacente (ej. el CFA). |
| Paciente Ideal | Síntomas leves a moderados, sin una deformidad ósea significativa o en fases iniciales. | Fracaso del tratamiento conservador, dolor persistente, causa mecánica clara y deseo de volver a un alto nivel de actividad. |
| Enfoque | Fisioterapia, antiinflamatorios, modificación de la actividad, terapias biológicas. | Técnica mínimamente invasiva para suturar el labrum y remodelar el hueso (osteoplastia). |
La complejidad reside en que la cirugía, aunque efectiva para corregir la anatomía, no garantiza una recuperación completa para todos. Es una herramienta potente que debe ser indicada con precisión.
En España, las lesiones del labrum acetabular son un motivo de consulta frecuente, representando entre el 22% y el 55% de las visitas por dolor de cadera. A pesar del éxito técnico de la cirugía, los estudios muestran que al año de la intervención, un 15% de los pacientes no experimentó mejora en sus síntomas y un 5% incluso empeoró. Estos datos indican que, aunque la artroscopia es segura, aproximadamente uno de cada cinco pacientes podría no obtener los resultados esperados. De ahí la importancia de una evaluación individualizada. Para profundizar en estos resultados, puedes leer más sobre las complicaciones y expectativas en cirugía de cadera.
Por todo ello, en este artículo vamos a desgranar la evidencia científica disponible para ayudarte a entender las variables que influyen en esta importante decisión.
El rol del diagnóstico preciso en tu decisión
La decisión de operar o no una lesión de labrum nunca se toma a la ligera. El proceso se inicia con un diagnóstico exhaustivo y preciso, que va más allá de la interpretación de una imagen; es una investigación clínica completa para entender no solo qué duele, sino por qué duele.
El primer paso es siempre una exploración física especializada. Un cirujano con experiencia en patología de cadera sabe qué buscar. Utilizará una serie de maniobras de provocación, como los tests de FADIR (flexión, aducción y rotación interna) o FABER, para intentar reproducir el dolor específico del paciente y confirmar que el origen es intraarticular. Esta evaluación clínica es la base que permite correlacionar los síntomas con los hallazgos de las pruebas de imagen.
Las pruebas de imagen, el pilar del diagnóstico
Una vez existe una sospecha clínica, las pruebas de imagen proporcionan el mapa anatómico de la articulación. Cada prueba aporta una pieza diferente al diagnóstico, y su correcta interpretación es fundamental para guiar el tratamiento.
Radiografía (RX): Es el punto de partida indispensable. Aunque no permite visualizar el labrum, es crucial para evaluar la arquitectura ósea de la cadera. Con ella se detectan signos de un posible choque femoroacetabular (CFA), como una giba en la unión cabeza-cuello femoral (tipo CAM) o un exceso de cobertura acetabular (tipo PINCER). Estas anomalías son la causa mecánica subyacente en la mayoría de las lesiones labrales.
Artro-resonancia magnética (Artro-RM): Se considera el gold standard para la visualización de las partes blandas de la cadera. Al inyectar un medio de contraste directamente en la articulación, esta se distiende, permitiendo delinear con gran detalle el estado del labrum y, muy importante, del cartílago articular.
Es fundamental entender que los hallazgos radiológicos no siempre se correlacionan con la clínica. La prevalencia de lesiones de labrum en pacientes con CFA es a menudo superior a lo que sugieren las pruebas. Un estudio español reveló que mientras la resonancia magnética detectaba lesiones labrales en un 25,8% de los pacientes, durante la artroscopia se encontraron lesiones en el 81,6% de los casos. Además, el 75,1% de los pacientes con lesión labral también presentaba una lesión de cartílago asociada, lo que demuestra que la decisión de intervenir debe considerar el estado global de la articulación. Puedes conocer más sobre los hallazgos de este estudio sobre lesiones de labrum.
Un cirujano experimentado sabe que una resonancia sin hallazgos patológicos no descarta una lesión clínicamente significativa. Si la exploración física y los síntomas del paciente apuntan claramente a un problema intraarticular, la clínica debe prevalecer sobre una imagen aislada.
La prueba definitiva: la infiltración diagnóstica
Cuando persisten dudas sobre el origen intraarticular del dolor, se recurre a una herramienta de gran valor diagnóstico: la infiltración.
El procedimiento consiste en la inyección de una pequeña cantidad de anestésico local directamente en la articulación de la cadera, guiada por ecografía o fluoroscopia para garantizar la máxima precisión.
El resultado es binario y ofrece una respuesta clara:
- Si el dolor desaparece o mejora drásticamente (más de un 80%) durante el efecto del anestésico, se confirma que el origen del problema es intraarticular.
- Si el dolor no se modifica, es muy probable que la causa principal de los síntomas sea extraarticular (tendones, músculos, columna lumbar…).
Esta prueba no solo confirma el diagnóstico, sino que también tiene un valor pronóstico. Un resultado positivo a la infiltración sugiere una alta probabilidad de que el paciente se beneficie de una cirugía artroscópica, ya que se ha identificado la fuente principal del dolor. Por ello, es un paso determinante en el proceso para decidir entre labrum operar o no.
Tratamiento conservador vs. cirugía artroscópica: ¿cuál es el camino para ti?
Ante una lesión de labrum, la vía terapéutica no es única. La decisión entre operar el labrum o no es compleja y va más allá de la simple observación de una rotura en una resonancia. Es necesario analizar en profundidad cada estrategia para determinar cuál se ajusta mejor a cada caso particular.
Por un lado, está el tratamiento conservador, enfocado en manejar los síntomas y recuperar la función sin intervención quirúrgica. Por otro, la cirugía artroscópica, que busca reparar el tejido dañado y, más importante aún, corregir la causa mecánica que originó la lesión.
Tratamiento conservador: fortalecer y gestionar el dolor
Optar por un enfoque conservador no es una actitud pasiva. Se trata de un programa activo y estructurado que busca aliviar el dolor, reducir la inflamación y reequilibrar la biomecánica de la cadera para que la lesión, aunque presente, se vuelva asintomática. No "cura" la rotura, pero puede permitir una vida funcional y sin dolor.
Esta suele ser la primera línea de tratamiento, especialmente en los siguientes escenarios:
- Pacientes con síntomas leves o intermitentes, que no limitan de forma significativa las actividades diarias.
- Casos en los que no existe una causa mecánica evidente, como un choque femoroacetabular (CFA) muy pronunciado.
- Pacientes que, por decisión personal o por otras condiciones médicas, prefieren evitar o posponer una cirugía.
El pilar de este enfoque es la fisioterapia especializada. Un programa bien diseñado se centra en fortalecer la musculatura profunda que estabiliza la cadera y el core (zona lumbopélvica). El objetivo es crear un "corsé muscular" que mejore el control motor de la articulación y reduzca la carga sobre el labrum dañado.
Un programa conservador efectivo exige un compromiso total del paciente. No es pasivo. Requiere una implicación activa en la fisioterapia y la disposición a modificar temporalmente las actividades que desencadenan el dolor para permitir la desinflamación de la articulación.
Además de la fisioterapia, este tratamiento puede incluir:
- Antiinflamatorios no esteroideos (AINEs): Para el control de episodios agudos de dolor e inflamación.
- Terapias biológicas: Infiltraciones como el Plasma Rico en Plaquetas (PRP) o el ácido hialurónico pueden ayudar a modular la inflamación y mejorar la lubricación articular. Su capacidad para regenerar el labrum es limitada, pero pueden ser un complemento útil para el manejo sintomático.
Cirugía artroscópica: reparar la estructura y corregir la causa
La artroscopia de cadera es una técnica de mínima invasión. A través de pequeñas incisiones, el cirujano introduce una cámara y los instrumentos necesarios para trabajar en el interior de la articulación. El objetivo es doble: reparar el labrum roto y, fundamentalmente, corregir la causa mecánica que lo originó, generalmente un choque femoroacetabular.
Esta opción se considera cuando el tratamiento conservador, tras un periodo riguroso de al menos 3-6 meses, no ha logrado los resultados esperados.
El paciente que más se beneficia de una artroscopia suele presentar este perfil:
- Personas jóvenes y activas, a menudo deportistas, con un dolor de características mecánicas que limita su rendimiento y afecta su calidad de vida.
- Casos con una causa estructural evidente (un CFA tipo CAM o PINCER) visible en las radiografías.
- Pacientes con un cartílago articular en buen estado. La cirugía busca preservar la articulación, no es un tratamiento para la artrosis avanzada.
Durante la intervención, el cirujano utiliza anclajes y suturas especiales para refijar el labrum al hueso. Posteriormente, realiza una osteoplastia: remodela el exceso de hueso del fémur o del acetábulo para eliminar el conflicto mecánico. Este paso es tan importante como la reparación del labrum, ya que sin él, la probabilidad de recidiva de la lesión es alta.
Cuadro Comparativo: Opciones de Tratamiento para Lesión de Labrum
Esta tabla comparativa resume las diferencias clave entre el tratamiento conservador y la cirugía, ayudando a visualizar qué implica cada opción según el perfil del paciente, los objetivos y los resultados esperados.
| Criterio de Comparación | Tratamiento Conservador | Cirugía Artroscópica (Reparación Labral) |
|---|---|---|
| Perfil del Paciente Ideal | Síntomas leves-moderados, baja demanda funcional, sin deformidad ósea severa o como primera opción de tratamiento. | Pacientes activos con síntomas persistentes, fracaso del tratamiento conservador, y una causa mecánica corregible (CFA). |
| Objetivo Principal | Aliviar el dolor y mejorar la función optimizando la biomecánica de la cadera. Hacer la lesión asintomática. | Reparar la rotura del labrum y corregir la deformidad ósea subyacente para eliminar la causa del problema. |
| Técnicas Clave | Fisioterapia especializada (fortalecimiento del core y periarticular), modificación de actividad, antiinflamatorios, terapias biológicas. | Reparación labral con anclajes, osteoplastia femoroacetabular para eliminar el CFA, desbridamiento de lesiones asociadas. |
| Plazo de Recuperación | Mejora progresiva en semanas o meses, dependiendo del compromiso del paciente. No hay un tiempo de baja definido. | Uso de muletas (2-4 semanas), fisioterapia protocolizada, retorno a la actividad diaria en 1-2 meses y al deporte en 4-9 meses. |
| Tasa de Éxito Documentada | Variable. Puede ser muy efectivo para el control de síntomas en pacientes bien seleccionados, pero no corrige la causa. | Alta tasa de satisfacción (80-90%) en pacientes bien indicados, con mejora significativa del dolor y la función a largo plazo. |
| Riesgos Principales | Persistencia o empeoramiento de los síntomas, posible progresión del daño articular si la causa mecánica no se aborda. | Riesgos inherentes a cualquier cirugía (infección, trombosis), y específicos como lesiones nerviosas temporales o rigidez articular. |
En última instancia, la decisión no se basa en qué tratamiento es "mejor" de forma abstracta. La clave está en determinar cuál es el más adecuado para la anatomía, los síntomas, el nivel de actividad y las expectativas de cada paciente. Una comunicación transparente con su cirujano especialista es fundamental para tomar una decisión informada.
Cuándo hay que plantearse la cirugía de labrum
La indicación para una artroscopia de cadera no se basa en un único factor, sino en la confluencia de varios criterios clínicos. Implica una ponderación de los beneficios potenciales frente a los riesgos inherentes a cualquier procedimiento quirúrgico, con el objetivo de preservar la articulación y restaurar la calidad de vida del paciente.
El primer criterio fundamental es el fracaso de un tratamiento conservador bien estructurado. Esto significa que se ha completado un programa de fisioterapia y modificación de actividad durante un periodo de tiempo razonable, habitualmente entre 3 y 6 meses, sin obtener una mejoría clínica satisfactoria. No se trata de una simple espera, sino del agotamiento de las vías no quirúrgicas.
Criterios clave para decidir operar
Además del fracaso del tratamiento conservador, otros dos pilares sustentan la decisión quirúrgica. El primero es la existencia de una causa mecánica corregible. El ejemplo más claro es el choque femoroacetabular (CFA). Si las pruebas de imagen confirman una deformidad ósea que está causando el pinzamiento y la lesión del labrum, la cirugía ofrece la oportunidad de no solo reparar el tejido dañado, sino de eliminar la causa raíz del problema mediante el remodelado óseo.
El segundo pilar es el estado del cartílago articular. La artroscopia es una cirugía de preservación articular. Sus resultados son óptimos cuando el cartílago que recubre la articulación está sano o presenta un desgaste mínimo. En presencia de artrosis avanzada, la reparación aislada del labrum no solucionará el problema de fondo y los resultados suelen ser insatisfactorios.
La selección del paciente es el factor más importante para el éxito de la cirugía. Un candidato ideal es aquel con dolor persistente, una causa mecánica clara y un cartílago sano, que busca recuperar un alto nivel funcional.
Este árbol de decisión ilustra el proceso lógico desde la aparición de los síntomas, evaluando las dos vías principales: el tratamiento conservador y la cirugía.
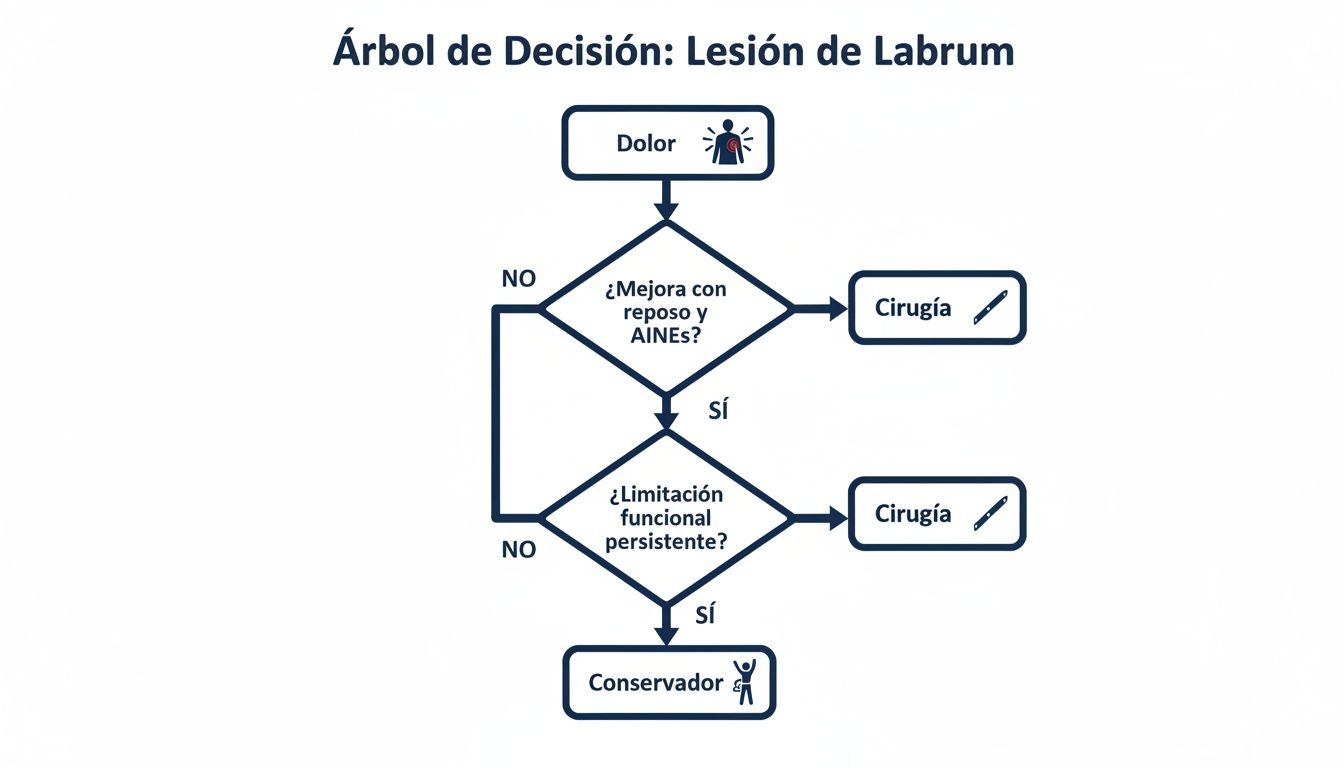
Como muestra el esquema, la cirugía se convierte en la opción preferente cuando el enfoque conservador no ha alcanzado sus objetivos y existen factores anatómicos corregibles.
Beneficios potenciales y riesgos basados en la evidencia
En pacientes y casos bien seleccionados, los beneficios de la artroscopia de cadera son significativos. El principal es un alivio notable del dolor y una mejora funcional que permite a muchos pacientes, especialmente deportistas, retornar a su nivel de actividad previo a la lesión. Al corregir el CFA, la cirugía también podría tener un efecto protector a largo plazo, ralentizando la progresión del desgaste articular.
Sin embargo, es fundamental ser realista y conocer los riesgos. Ningún procedimiento está exento de complicaciones. La artroscopia de cadera, aunque es muy segura en manos expertas, no es una excepción.
Existen riesgos generales como infección o trombosis, y otros más específicos de esta cirugía, como la rigidez articular postoperatoria o la posibilidad de no alcanzar la mejoría esperada. Por ello, la elección de un cirujano con un alto volumen de casos y experiencia demostrada es clave para minimizar estos riesgos.
Un estudio multicéntrico estadounidense que siguió a 573 pacientes reportó una tasa global de complicaciones del 7,2%. El problema más frecuente fue una alteración de la sensibilidad en la pierna (neuropraxia), que afectó al 22,7% de los casos, aunque persistió como secuela en menos del 1% después de seis meses. Estos datos refuerzan la importancia de ponerse en manos de cirujanos con experiencia que monitoricen sus resultados. Consulta los detalles de este estudio sobre complicaciones quirúrgicas.
En definitiva, la decisión sobre si en un labrum operar o no debe ser un diálogo informado entre el paciente y su especialista, comprendiendo cuándo la cirugía es la mejor herramienta y cuándo es más prudente continuar con la vía conservadora.
El proceso de recuperación para cada opción
Una vez tomada la decisión, ya sea optar por un tratamiento conservador o por la cirugía, es fundamental entender el proceso de recuperación. Una gestión realista de las expectativas es clave para el éxito en ambos caminos.
Ambas vías requieren paciencia, disciplina y una comunicación constante con el equipo médico y de fisioterapia. La principal diferencia radica en los plazos y la naturaleza del proceso: uno es un fortalecimiento progresivo y continuo; el otro, una recuperación estructurada por fases tras una intervención.
La recuperación en el tratamiento conservador
Si se opta por la vía conservadora, la recuperación no tiene una línea de meta definida, sino que es un proceso continuo de mejora. El éxito depende casi en su totalidad de la constancia y el compromiso del paciente con el programa de fisioterapia.
La mejoría será gradual. El objetivo no es un alivio inmediato del dolor, sino reeducar la musculatura periarticular para que trabaje de forma más eficiente, estabilice la articulación y reduzca la carga sobre el labrum dañado.
Los pilares de esta recuperación son:
- Fortalecimiento del core y la musculatura periarticular: Ejercicios específicos para glúteos, musculatura abdominal profunda y rotadores de cadera son la base del tratamiento.
- Modificación de la actividad: Aprender a identificar y evitar los movimientos que provocan dolor, adaptando temporalmente las rutinas deportivas y diarias.
- Control de la inflamación: Aplicar estrategias para manejar los episodios de dolor, permitiendo continuar con la rehabilitación.
La recuperación conservadora es un proceso de aprendizaje motor. El paciente aprende a interpretar las señales de su cadera, a entender sus límites y a fortalecerla de manera inteligente para que la lesión se vuelva asintomática.
La recuperación postquirúrgica
Tras una artroscopia de cadera, la recuperación sigue un protocolo mucho más estructurado. Se divide en fases claras, diseñadas para proteger la reparación quirúrgica mientras se recupera la movilidad y la fuerza de forma segura.
El cronograma es exigente y requiere una implicación total. El objetivo no es solo la cicatrización, sino asegurar que la corrección mecánica se traduzca en una función óptima a largo plazo.
Un cronograma típico de recuperación postquirúrgica suele incluir:
- Fase 1 – Protección inicial (Semanas 0-4): Es la etapa más delicada. Se utilizan muletas con carga parcial, generalmente durante 2 a 4 semanas, para proteger la reparación del labrum. La fisioterapia comienza de forma inmediata, con ejercicios suaves de movilidad pasiva y activación muscular para prevenir la rigidez y la atrofia.
- Fase 2 – Recuperación de la movilidad y fuerza (Semanas 4-12): Al retirar las muletas, el enfoque se centra en recuperar el rango de movimiento completo e iniciar un fortalecimiento más activo, trabajando la propiocepción y el control motor.
- Fase 3 – Retorno a la actividad funcional (Meses 3-6): Los ejercicios se vuelven más específicos para las actividades diarias y deportivas del paciente. Se introducen movimientos más complejos y se aumenta la carga de forma progresiva.
- Fase 4 – Retorno al deporte (Meses 4-9): El retorno a la práctica deportiva, especialmente en disciplinas de alto impacto, es la última etapa y la más variable. Requiere una evaluación funcional exhaustiva para garantizar que la cadera está preparada para soportar las exigencias del deporte sin riesgo de recaída.
Actualmente, se aplican protocolos de recuperación acelerada y personalizados. Estos programas, como los que implementa el equipo del Dr. Ramírez Nuñez, son cruciales para optimizar los resultados. Se basan en iniciar la fisioterapia de forma precoz y segura, adaptando cada fase a la evolución individual del paciente para minimizar complicaciones como la rigidez y asegurar un retorno eficaz a la actividad.
Factores clave para tu decisión final
Llegados a este punto, la pregunta de si en un labrum operar o no se convierte en una decisión personal que debe tomarse en conjunto con el especialista. No existe una fórmula universal. La elección correcta se basa en un diálogo honesto y detallado entre el paciente y el cirujano.
La decisión final consiste en analizar y sopesar una serie de factores únicos para cada persona. Es fundamental comprender cómo cada una de estas variables inclina la balanza, siempre con el objetivo de alinear el tratamiento con las expectativas de vida y el bienestar a largo plazo.
Tus circunstancias personales y funcionales
La edad y el nivel de actividad son dos de los factores más influyentes. Un deportista de élite de 25 años con una lesión clara y el objetivo de volver a la competición tiene unas exigencias funcionales muy distintas a las de una persona de 45 años con un trabajo sedentario y una actividad física moderada.
Además, el tipo y la severidad de los síntomas son cruciales:
- Dolor mecánico: Un dolor agudo y predecible con ciertos movimientos (giros, flexión profunda) sugiere un problema estructural que probablemente se beneficie de una corrección quirúrgica.
- Dolor sordo y constante: Un dolor más difuso o de características inflamatorias podría responder mejor, al menos inicialmente, a un enfoque conservador centrado en la fisioterapia y el control de la inflamación.
Hallazgos clínicos y expectativas realistas
Los hallazgos en las pruebas de imagen son una pieza clave. Una lesión estructural evidente, como una gran rotura del labrum asociada a un claro choque femoroacetabular (CFA) en las radiografías, constituye un argumento sólido a favor de la cirugía. Por el contrario, si los síntomas son significativos pero los hallazgos en las imágenes son discretos, lo prudente es agotar primero la vía conservadora.
La decisión más informada es la que se toma sin prisas, tras haber comprendido todas las variables en juego. Es una conversación donde los objetivos personales se cruzan con la evidencia clínica para encontrar el camino más seguro y eficaz para ti.
Finalmente, las expectativas del paciente son determinantes. ¿Qué se espera conseguir? ¿Volver a correr maratones sin dolor o simplemente realizar las actividades diarias cómodamente? Ser honesto sobre los objetivos permitirá al cirujano orientar sobre qué opción terapéutica tiene más probabilidades de alcanzarlos.
Por ejemplo, un atleta joven con una causa mecánica clara probablemente se beneficiará de la cirugía para asegurar un retorno completo a su nivel previo. En cambio, una persona con síntomas leves y sin una deformidad ósea severa puede lograr una excelente calidad de vida con un programa conservador bien dirigido, evitando una intervención. La mejor elección es siempre la que se toma en equipo.
Preguntas frecuentes sobre la lesión de labrum
Para finalizar esta guía sobre si en una lesión de labrum operar o no, respondemos a algunas de las dudas más comunes que surgen en la consulta, con un enfoque basado en la evidencia clínica actual.
¿Una rotura de labrum puede curarse sola?
La capacidad de cicatrización intrínseca del labrum es muy limitada debido a su escasa vascularización. Aunque el tratamiento conservador puede ser muy eficaz para aliviar los síntomas, reducir la inflamación y mejorar la biomecánica, la rotura física del tejido no se "repara" o regenera espontáneamente.
El objetivo del tratamiento conservador es hacer que la lesión se vuelva asintomática y no limite la función del paciente.
¿Si no me opero, tendré que abandonar el deporte?
No necesariamente. El objetivo principal de un tratamiento conservador bien ejecutado es permitir el retorno a la actividad deportiva sin dolor. Es posible que se requieran ciertos ajustes, como una modificación de la técnica o una reducción de la intensidad en gestos que provocan la sintomatología.
Sin embargo, en deportistas de alto impacto que no mejoran a pesar de una rehabilitación adecuada, la cirugía puede ser la vía para recuperar el máximo rendimiento.
El nivel de exigencia funcional es determinante. Un snowboarder profesional podría continuar compitiendo con una lesión bien gestionada, mientras que para otra persona, la misma lesión podría ser incapacitante en su vida diaria.
¿Cuánto tiempo debería probar con el tratamiento conservador?
Como norma general, se recomienda un periodo de al menos 3 a 6 meses de tratamiento conservador bien estructurado y supervisado por un fisioterapeuta.
Si transcurrido este tiempo el dolor y la limitación funcional no han mejorado de forma significativa, es el momento de reevaluar el caso con el cirujano y considerar la opción quirúrgica como el siguiente paso lógico.
Si te encuentras en esta encrucijada con tu lesión de labrum y necesitas una evaluación experta y personalizada, el equipo del Dr. Luis Ramírez Nuñez está aquí para ayudarte a trazar el mejor plan para ti. Pide una cita para una valoración completa y encontremos juntos la solución.




